Alte Medikamente eröffnen neue Wege im Kampf gegen chronische Schmerzen
Schmerz ist ein Alarmsignal, das uns auf Verletzungen aufmerksam macht. Viele Patient/innen leiden jedoch noch lange nach dem Abheilen einer Wunde unter anhaltenden Schmerzen. Eine neue Studie, erschienen im Fachjournal Science Translational Medicine, fand nun neue mögliche Behandlungsmethoden für chronische Schmerzen, die in einem überraschenden Zusammenhang mit Lungenkrebs stehen. Die Arbeit wurde von einem Team von Forscher/innen des IMBA - Institut für Molekulare Biotechnologie der Österreichischen Akademie der Wissenschaften, der Harvard Medical School und des Boston Children's Hospital durchgeführt.
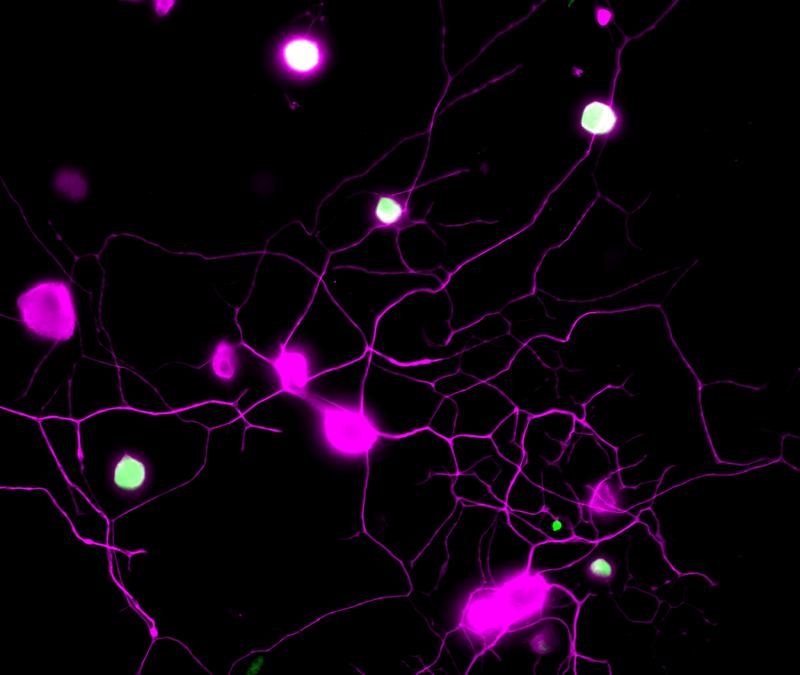
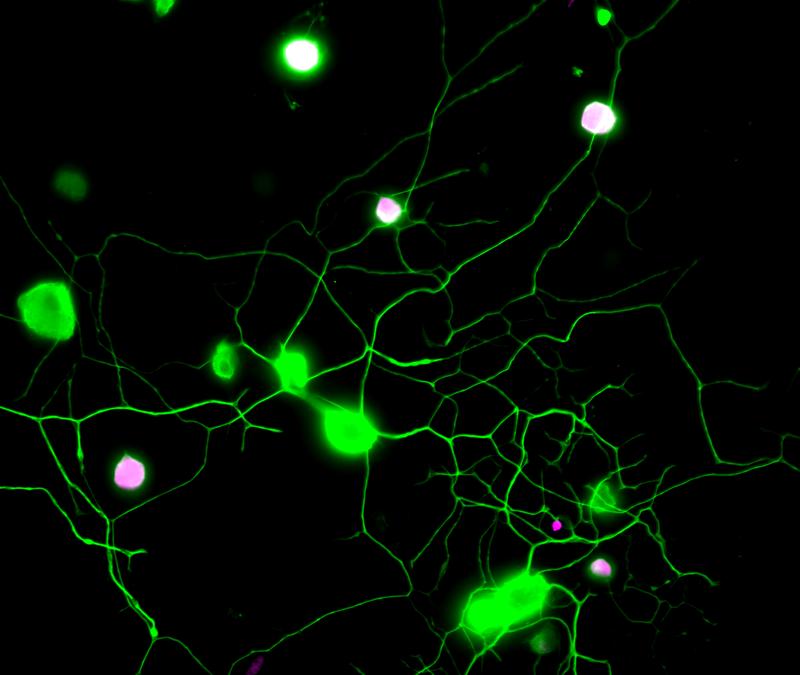
Akuter Schmerz ist ein wichtiges Gefahrensignal. Im Gegensatz dazu beruhen chronische Schmerzen auf einer länger bestehenden Verletzung und können sogar ganz ohne einen Reiz, eine Verletzung oder eine Krankheit auftreten. Obwohl Hunderte Millionen Menschen weltweit davon betroffen sind, gehören chronische Schmerzen zu den am schlechtesten gehandhabten Bereichen der Gesundheitsversorgung. Zur Verbesserung der Therapie chronischer Schmerzzustände und angesichts der Opioid-Krise ist es von größter Bedeutung, die Mechanismen chronischer Schmerzen zu erforschen und darauf aufbauend neue Medikamente zu entwickeln. "Wir hatten zuvor gezeigt, dass sensorische Neuronen einen bestimmten Metaboliten, nämlich BH4, produzieren, der dann chronische neuropathische oder entzündliche Schmerzen auslöst", sagt Projektleiter und Mitautor Shane Cronin, wissenschaftlicher Mitarbeiter im Penninger-Labor am IMBA und ehemaliger Postdoc im Woolf-Labor an der Harvard Medical School und dem F.M. Kirby Neurobiology Center, Boston Children's Hospital. "Die Konzentrationen von BH4 korrelierten sehr deutlich mit der Schmerzintensität. Daher dachten wir natürlich, dass dies ein hervorragender Ansatzpunkt sein könnte.“
Die Forscher führten ein „phänotypisches Screening" von 1000 verschiedenen, von der FDA zugelassenen Medikamenten durch, um Wirkstoffe zur Senkung der BH4-Konzentration in Schmerzneuronen zu finden. Zu den ersten Ergebnissen dieser hypothesengesteuerten Suche gehörte, dass das Team die zuvor bekannten schmerzstillenden Wirkungen mehrerer Medikamente, darunter Clonidin und Capsaicin, mit dem BH4-Signalweg in Verbindung bringen konnte. Darüber hinaus fanden die ForscherInnen in den Medikamenten, die für unterschiedlichste Indikationen verwendet werden, bisher unbekannte, „off-target“- schmerzlindernde Eigenschaften.
„In unserem phänotypischen Screening fanden wir, dass ein bekanntes Medikament überraschend anders eingesetzt werden kann", sagt Cronin. Das Medikament Fluphenazin, ein Antipsychotikum, wird zur Behandlung von Schizophrenie eingesetzt. „Wir fanden heraus, dass Fluphenazin den BH4-Signalweg in verletzten Nerven blockiert. Wir haben auch seine Wirkung bei chronischen Schmerzen nach Nervenverletzungen in vivo nachgewiesen." Die Forscher fanden auch heraus, dass die wirksame schmerzlindernde Dosis von Fluphenazin in ihren Experimenten im Mausmodell mit dem unteren Ende der Dosen vergleichbar ist, die für Schizophrenie beim Menschen eingesetzt werden.
Darüber hinaus entdeckten die ForscherInnen eine neue und unerwartete molekulare Verbindung zwischen dem BH4-Signalweg und dem EGFR/KRAS-Signalweg, der bei zahlreichen Krebsarten eine Rolle spielt. Die Blockierung des EGFR/KRAS-Signalwegs verringerte die BH4-Konzentration und damit die Schmerzintensität. Die Gene EGFR und KRAS sind die beiden am häufigsten mutierten Gene bei Lungenkrebs, was die Forscher dazu veranlasste, BH4 bei Lungenkrebs zu untersuchen. Überraschenderweise entwickelten die Mausmodelle von KRAS-bedingtem Lungenkrebs weniger Tumore und überlebten viel länger, wenn ein wichtiges Enzym, GCH1, im BH4-Signalweg ausgeschaltet wurde. Die Forscher entdeckten also einen gemeinsamen Signalweg für chronische Schmerzen und Lungenkrebs durch EGFR/KRAS und BH4 und eröffneten damit neue Wege für die Behandlung beider Erkrankungen.
„Chronische Schmerzen werden derzeit oft mit unwirksamen palliativen Behandlungen therapiert. Außerdem können wirksame Schmerzmittel wie Opioide bei unsachgemäßem Gebrauch zu schwerer Abhängigkeit führen. Es ist daher von entscheidender Bedeutung, neue und bereits bekannte Medikamente zur Behandlung chronischer Schmerzen umzuwidmen bzw. zu entwickeln ", sagt der Mitautor Clifford Woolf, Professor für Neurologie und Neurobiologie an der Harvard Medical School und Direktor des F.M. Kirby Neurobiology Center am Boston Children's Hospital.
Ein faszinierender Aspekt der Studie ist die Verbindung zwischen chronischen Schmerzen und Lungenkrebs. „Die gleichen Auslöser, die das Tumorwachstum vorantreiben, scheinen auch an der Entstehung chronischer Schmerzen beteiligt zu sein, die Krebspatientinnen und -patienten häufig erleben. Wir wissen auch, dass sensorische Nerven Krebs vorantreiben können, was den Teufelskreis von Krebs und Schmerz erklären könnte", fügt der Mitautor Josef Penninger hinzu, Gründungsdirektor des IMBA und Leiter einer IMBA-Forschungsgruppe, und derzeit auch Direktor des Life Sciences Institute an der University of British Columbia (UBC) in Vancouver, Kanada. „Das Verständnis dieser Querverbindungen ist daher nicht nur für die Krebsbehandlung von entscheidender Bedeutung, sondern könnte auch dazu beitragen, die Lebensqualität von Krebspatientinnen und -patienten in Richtung weniger Schmerzen zu verbessern."
Über IMBA:
IMBA - Institut für Molekulare Biotechnologie - ist eines der führenden biomedizinischen Forschungsinstitute in Europa. IMBA befindet sich im Vienna BioCenter, dem pulsierenden Cluster aus Universitäten, Forschungsinstituten und Biotech-Unternehmen in Österreich. IMBA ist eine Tochtergesellschaft der Österreichischen Akademie der Wissenschaften, dem führenden nationalen Förderer der außeruniversitären akademischen Forschung. Die Stammzell- und Organoidforschung am IMBA wird vom österreichischen Bundesministerium für Wissenschaft und der Stadt Wien finanziert.
Wissenschaftlicher Ansprechpartner:
Contact: Daniel F. Azar, PhD
Email: daniel.azar@imba.oeaw.ac.at
Tel. : +43 1 79044-3821
Originalpublikation:
Cronin, S. J. F., et al., “Phenotypic drug screen uncovers the metabolic GCH1/BH4 pathway as key regulator of EGFR/KRAS-mediated neuropathic pain and lung cancer”. Science Translational Medicine, 2022. DOI: https://doi.org/10.1126/scitranslmed.abj1531
Weitere Informationen:
https://www.oeaw.ac.at/imba-de/ueber-imba/newsroom/news/alte-medikamente-eroeffnen-neue-wege-im-kampf-gegen-chronische-schmerzen IMBA Erfolgsgeschichten
Ähnliche Pressemitteilungen im idw